Vascular
Dr. Rafael Corrêa Apoloni
Cirurgião Vascular e Endovascular - especialista vascular São Paulo


Por Dr. Rafael Apoloni — CRM 120.337 SP | RQE 36519 — Cirurgia Vascular e Endovascular.
Publicado em 10 de agosto de 2024 · Atualizado em 22 de abril de 2026.
A diferença entre celulite e lipedema é uma das confusões mais frequentes — e das que mais atrasam o diagnóstico adequado — que encontro no consultório. Duas condições, dois mecanismos, duas linhas de tratamento distintas. Quando a confusão persiste, a paciente com lipedema acaba tratando celulite por anos sem resultado, acumulando frustração e, em muitos casos, assistindo à progressão silenciosa de uma doença que tem manejo.
Este texto organiza o que você precisa saber para reconhecer o que pode ser cada uma, entender onde elas se sobrepõem e saber a qual especialista recorrer. É leitura orientativa — o diagnóstico definitivo é sempre clínico e presencial —, mas pode economizar anos de procura por respostas.
Embora ambas se manifestem na mesma região — coxas, quadris, glúteos, pernas —, celulite e lipedema pertencem a universos clínicos diferentes. A celulite é uma alteração estrutural do tecido subcutâneo reconhecida pela Sociedade Brasileira de Dermatologia como lipodistrofia ginoide; o lipedema é classificado como doença crônica no CID-11 da Organização Mundial da Saúde e gerenciado primariamente pela cirurgia vascular, com base no consenso brasileiro de lipedema publicado em 2025.
É comum receber pacientes que chegam ao consultório com a queixa de “celulite grave” e, após avaliação, descobrem que o que têm é lipedema. O inverso também acontece, em menor frequência. A consequência prática dessa confusão é importante: tratamentos para celulite não tratam lipedema, e tentativas repetidas sem sucesso alimentam a ideia — sempre equivocada — de que o problema é “falta de disciplina”. Não é.
A celulite, na terminologia oficial da SBD, é a lipodistrofia ginoide — um depósito de gordura sob a pele que produz o aspecto ondulado popularmente descrito como “casca de laranja”. Ocorre em aproximadamente 95% das mulheres após a puberdade, segundo a SBD, e é raro em homens, exceto em casos de desequilíbrio hormonal.
O mecanismo anatômico é elegante e ajuda a entender o aspecto visual: em mulheres, o tecido adiposo da hipoderme se organiza em grandes feixes verticais, separados por septos fibrosos perpendiculares que funcionam como pontos de ancoragem da pele ao músculo. A gordura se acumula nessas câmaras verticais, e quando ultrapassa o volume dos compartimentos, as “saliências” ficam visíveis na superfície da pele. Homens têm uma organização diferente do tecido — septos cruzados —, o que justifica por que praticamente não desenvolvem celulite fora de quadros hormonais específicos.
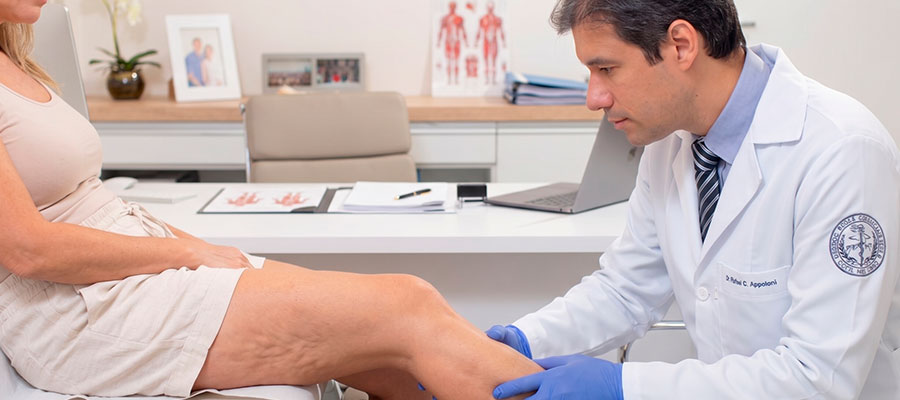
A SBD classifica a celulite pela Cellulite Severity Scale em três graus: leve (1–5 pontos), moderada (6–10 pontos) e grave (11–15 pontos). Fatores predisponentes reconhecidos incluem hereditariedade, alterações hormonais (estrogênio), problemas circulatórios acessórios e estilo de vida inadequado — sedentarismo, alimentação desequilibrada, desidratação. Não se trata, portanto, apenas de gordura: há participação vascular e hormonal, mas o centro fisiopatológico é estrutural, não inflamatório sistêmico.
O lipedema é uma doença vascular crônica, progressiva, de origem hormonal, que acomete predominantemente mulheres e se caracteriza pelo depósito desproporcional de tecido adiposo em pernas e braços, com preservação de mãos e pés. A SBACV estima que aproximadamente 11% das mulheres desenvolvem o quadro em algum momento da vida. A Biblioteca Virtual em Saúde do Ministério da Saúde aponta que 90% dos casos ocorrem em mulheres, atribuindo a condição aos hormônios femininos (estrogênio e progesterona).
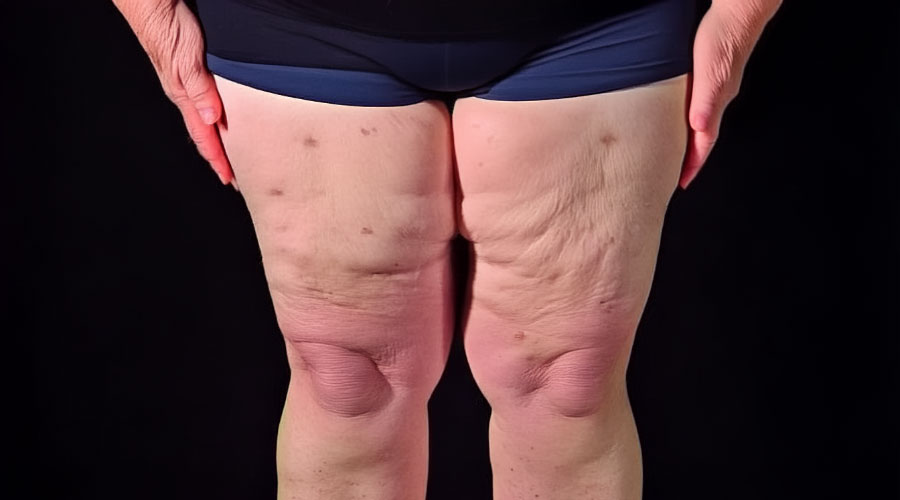
Três traços clínicos diferenciam o lipedema de uma condição meramente adiposa: simetria bilateral, poupança de pés e mãos (o chamado “sinal do manguito” nos tornozelos) e dor espontânea e à palpação. Somam-se a eles hematomas fáceis, sensação de peso nos membros e, em estágios mais avançados, acometimento linfático (lipo-linfedema).
O subdiagnóstico do lipedema é uma realidade dolorosa. Na minha prática clínica, percebo que muitas pacientes passam entre 10 e 20 anos consultando diferentes profissionais sem obter a resposta — ouviram que era celulite, obesidade, falta de exercício, retenção. Recebem orientação para dieta restritiva, emagrecem no tronco e na face, mas a desproporção persiste. Chegam frustradas e já com componente emocional importante. Parte da minha preocupação ao receber uma paciente é exatamente evitar que essa narrativa se repita: oferecer diagnóstico correto cedo muda o curso da condição.
Antes da avaliação médica, alguns sinais ajudam a orientar a suspeita. Não substituem o exame clínico, mas dão pistas úteis sobre o que pode estar acontecendo.
Sinais que sugerem celulite isolada:
Sinais que sugerem lipedema:
Essa é uma das perguntas que mais ajudam a diferenciar os dois quadros. A celulite geralmente não dói — pode gerar desconforto estético ou sensibilidade leve, mas dor espontânea não é característica. Já o lipedema é popularmente conhecido como “síndrome da gordura dolorosa”: a dor à palpação e espontânea figura entre os critérios diagnósticos descritos no consenso brasileiro da SBACV. Se você reconhece essa dor nas suas pernas, é um sinal importante a levar ao especialista.
| Critério | Celulite (lipodistrofia ginoide) | Lipedema |
|---|---|---|
| Classificação clínica | Alteração estrutural do tecido subcutâneo | Doença crônica (CID-11 EF02.2) |
| Prevalência em mulheres | ~95% após a puberdade (SBD) | ~11% em algum momento da vida (SBACV) |
| Aspecto da pele | Casca de laranja; ondulações visíveis | Pode ser lisa; pele mais macia, “acolchoada” |
| Distribuição | Coxas, glúteos, face posterior | Simétrica em pernas inteiras e/ou braços |
| Proporção corporal | Mantida | Tronco fino, pernas volumosas |
| Poupa pés e mãos | Não se aplica (não atinge essas áreas) | Sim — sinal do manguito nos tornozelos |
| Dor espontânea | Ausente | Presente; à palpação também |
| Hematomas fáceis | Não característico | Característico; fragilidade capilar |
| Resposta à dieta/exercício | Moderada a boa | Limitada; gordura resistente |
| Componente hormonal | Estrógeno (ligação estrutural) | Estrógeno (gatilhos em puberdade, gestação, menopausa) |
| Histórico familiar | Hereditariedade contribui | Forte agregação familiar |
| Especialidade principal | Dermatologia | Cirurgia vascular (equipe multidisciplinar) |
| Tratamento | Dieta, exercício, procedimentos dermatológicos seletivos | Compressão, exercício de baixo impacto, drenagem, nutrição; cirurgia funcional em casos selecionados |
Quando atendo uma paciente com queixa de “gordura nas pernas que não sai”, costumo percorrer uma linha de raciocínio mais ou menos assim:
Se a distribuição é proporcional ao restante do corpo e a pele apresenta aspecto ondulado característico, então o quadro é compatível com celulite isolada e a avaliação dermatológica é prioritária. Se há desproporção entre tronco e pernas, com simetria bilateral, poupança de pés e dor à palpação, então a suspeita de lipedema é alta e inicio protocolo de avaliação vascular. Se há edema progressivo, mudança de coloração da pele e varizes associadas, então somo ao diferencial insuficiência venosa crônica, que pode coexistir — a SBACV-SP estima que 53% das pacientes com lipedema têm teleangiectasias e 39% têm varizes mais volumosas. Se há inchaço assimétrico, em apenas uma perna, com calor local e dor intensa, então a prioridade muda completamente: é preciso excluir trombose venosa profunda antes de qualquer outra discussão. Se a paciente apresenta sinal de Stemmer positivo e aspecto de “pé-de-pombo”, então o componente linfático já está presente e a investigação passa por linfedema ou lipo-linfedema.
Esse raciocínio guia a solicitação de exames complementares: eco-Doppler venoso quando há suspeita vascular; avaliação linfática quando há sinais compatíveis; ultrassom subcutâneo quando o diagnóstico pede confirmação de arquitetura tissular. Em muitos casos, o diagnóstico é essencialmente clínico — história, exame físico bem-feito, observação — e os exames servem para graduar, não para definir.
Sim, e acontece com frequência. As duas condições compartilham fatores hormonais (ação do estrogênio) e podem se manifestar na mesma paciente. O que muda é a hierarquia do tratamento: quando há lipedema, ele dita a estratégia principal, e a celulite entra como consideração complementar. Ignorar o lipedema e tratar só a celulite em uma paciente com as duas condições é o cenário clássico que explica por que anos de procedimentos não produzem mudança significativa.
Três mecanismos se somam para produzir o atraso diagnóstico médio de uma década que muitas pacientes relatam.
O primeiro é o reconhecimento profissional insuficiente. O lipedema entrou no CID apenas em 2019 (CID-11), com implementação oficial prevista para 2027, e só teve consenso brasileiro publicado em 2025. Muitos profissionais se formaram sem ouvir sobre a condição — a menos que tenham buscado formação específica. Isso faz com que queixas compatíveis sejam lidas como celulite, obesidade ou retenção, sem investigação adicional.
O segundo é cultural. A desproporção entre tronco e pernas em mulheres é atribuída há décadas a “genética da família” ou “biótipo”, como se fosse variação normal. Em muitos casos é lipedema não diagnosticado. A ideia de que “é assim mesmo” atrasa a busca por avaliação especializada.
O terceiro é a subvalorização do sintoma dor. Mulheres relatam dor nas pernas em consulta e frequentemente ouvem que é cansaço, salto alto, ganho de peso ou “coisa de mulher”. A dor do lipedema é real, tem mecanismo fisiopatológico e entra como critério diagnóstico formal. Dar peso apropriado a ela na anamnese muda o rumo da investigação.
Romper esse ciclo depende de informação — do lado da paciente, que aprende a reconhecer sinais compatíveis e a insistir em avaliação; e do lado dos profissionais, que precisam incluir lipedema no diferencial quando a queixa for compatível.
Tratamento de celulite e tratamento de lipedema se chamam “tratamento”, mas têm objetivos, técnicas e indicações completamente distintas.
Para celulite (orientações da SBD):
Para lipedema (consenso brasileiro SBACV, 2025):
Aplicar o primeiro esquema a uma paciente com lipedema é fonte de frustração previsível. Aplicar o segundo a quem tem apenas celulite é exagero sem benefício. O diagnóstico correto é o que organiza tudo.
São procedimentos diferentes. A lipoaspiração convencional tem papel estético limitado na celulite e não é tratamento de primeira linha segundo a SBD. A lipoaspiração para lipedema é específica — tumescente, com cânulas finas, múltiplas sessões, poupadora do sistema linfático, com finalidade funcional. Marcar uma lipo estética esperando tratar lipedema é receita para resultado abaixo do esperado e, em alguns casos, piora pós-operatória.
Se você se identificou com dois ou mais dos itens abaixo, a conversa com um cirurgião vascular especializado faz sentido:
Reconhecer esses sinais não é autodiagnóstico — é orientação para buscar avaliação qualificada. A página sobre lipedema oferece mais contexto sobre a condição e serve como ponto de partida antes da consulta.
A regra prática é simples:
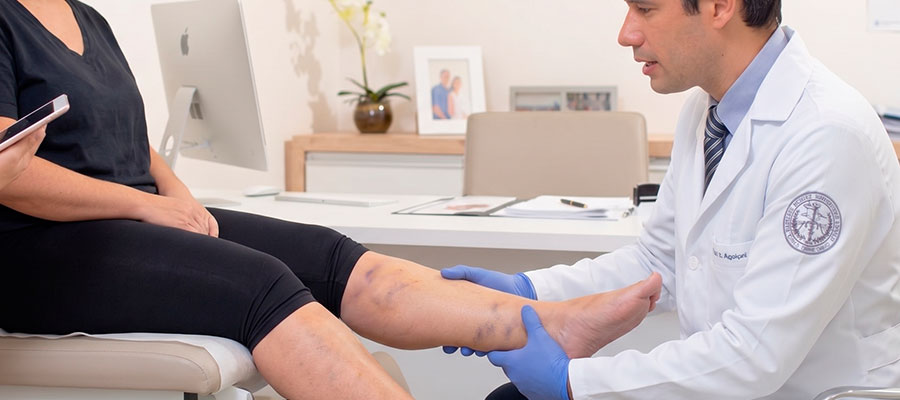
A página sobre pernas inchadas pode ajudar quando há edema associado à queixa estética, e o checkup vascular é recurso útil para pacientes acima de 40 anos ou com histórico familiar importante.
Quando uma paciente descobre que o que vive é lipedema, não celulite, costuma haver uma reação que ouço com frequência no consultório: alívio misturado com raiva. Alívio por entender, finalmente, o que está acontecendo com o próprio corpo. Raiva por anos perdidos em abordagens equivocadas.
O diagnóstico correto muda coisas concretas: a paciente recebe orientação específica sobre compressão adequada (força certa, modelo certo), entra em protocolo de atividade física compatível com a condição, acessa acompanhamento nutricional anti-inflamatório especializado, e — quando indicado — discute cirurgia com critérios claros. Muda também o jeito de a paciente se olhar: passa a entender que o problema não é falta de esforço, é uma doença que tem mecanismos próprios e manejo possível.
Esse reposicionamento narrativo é clinicamente relevante. Pacientes que entendem a própria condição aderem melhor ao tratamento, persistem nos pilares conservadores e chegam à discussão cirúrgica (quando é o caso) com expectativa realista. O caminho fica mais curto e mais efetivo.
Celulite e lipedema parecem primas, mas são doenças com identidade clínica própria. Celulite é lipodistrofia ginoide — alteração estrutural do tecido subcutâneo, prevalente na maioria das mulheres, sem dor, com tratamento dermatológico. Lipedema é doença crônica classificada no CID-11, com dor, desproporção, simetria e resposta limitada à dieta, gerenciada pela cirurgia vascular em equipe multidisciplinar.
Se você reconheceu sinais de lipedema no seu caso — desproporção, dor, hematomas fáceis, resposta pobre à dieta — uma avaliação com cirurgião vascular especializado é o passo seguinte. Os canais para agendamento estão disponíveis na página de contato.
Sobre o autor:
Dr. Rafael Corrêa Apoloni — CRM 120.337 SP | RQE 36519. Cirurgião vascular e endovascular, graduado em Medicina pela Universidade de São Paulo (USP), com residência em Cirurgia Geral e Cirurgia Vascular no Hospital das Clínicas da FMUSP. Títulos de Especialista em Cirurgia Vascular e em Angiorradiologia e Cirurgia Endovascular pela Sociedade Brasileira de Angiologia e Cirurgia Vascular (SBACV). Doutor em Clínica Cirúrgica pela USP. Atende em consultório próprio em São Paulo, no bairro Paraíso.
Este conteúdo tem caráter educativo e não substitui consulta médica individual. Cada caso exige avaliação presencial para diagnóstico e plano terapêutico personalizado.
Fontes:

