Vascular
Dr. Rafael Corrêa Apoloni
Cirurgião Vascular e Endovascular - especialista vascular São Paulo


Por Dr. Rafael Apoloni — CRM 120.337 SP | RQE 36519 — Cirurgia Vascular e Endovascular.
Publicado em 22 de abril de 2026.
Tratamento do lipedema: quando a cirurgia passa a ser indicada. O tratamento do lipedema é uma das conversas mais delicadas que tenho no consultório. A maioria das pacientes chega cansada — de ouvir que só precisa emagrecer, de tentar dietas que não alteram a desproporção das pernas, de conviver com dor que o entorno insiste em minimizar. Antes de falar em cirurgia, é preciso entender que lipedema é uma doença crônica com mecanismos próprios, e que o tratamento é uma jornada em etapas.
Neste texto, descrevo como conduzo essa jornada: por que o manejo conservador vem sempre primeiro, o que compõe o tratamento clínico bem-feito, em que momento a cirurgia passa a ser indicada e o que esperar de cada linha terapêutica. É uma leitura orientativa — nenhum artigo substitui uma avaliação presencial, mas pode ajudar você a chegar à consulta com perguntas melhores.
O lipedema é uma doença crônica, progressiva, de distribuição desproporcional do tecido adiposo, que acomete predominantemente mulheres e costuma se manifestar em fases de alteração hormonal — puberdade, gestação, menopausa. A Biblioteca Virtual em Saúde do Ministério da Saúde registra que cerca de 90% dos casos ocorrem em mulheres, atribuindo o quadro à ação dos hormônios femininos no depósito localizado de gordura. A Sociedade Brasileira de Angiologia e de Cirurgia Vascular (SBACV) estima prevalência em torno de 11% da população feminina.
Três observações costumam abrir os olhos das pacientes no consultório: o lipedema poupa mãos e pés, o que cria o chamado sinal do manguito nos tornozelos; é simétrico, atingindo os dois lados de forma parecida; e dói — dói ao toque, dói ao fim do dia, dói sem motivo aparente. Não se trata, portanto, de um quadro estético. É uma doença vascular crônica, classificada como tal no CID-11 da Organização Mundial da Saúde. Essa categorização não é detalhe burocrático — muda a forma como médico e paciente conduzem o tratamento.
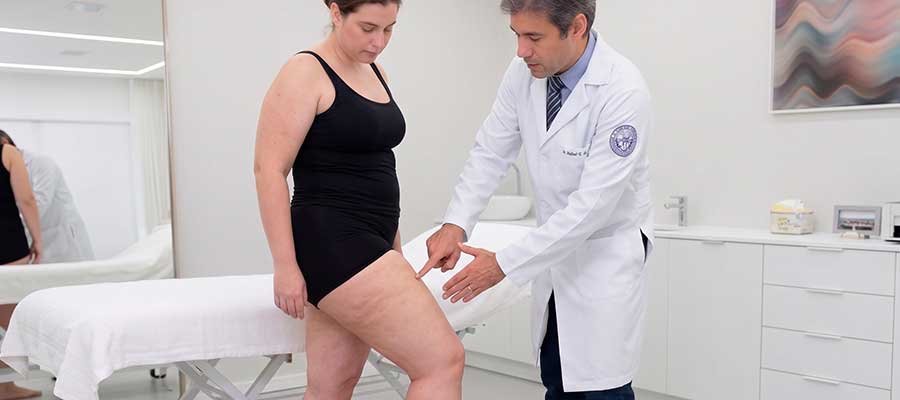
Gostaria de poder dizer que sim, mas não seria verdade. O lipedema é uma condição crônica e não tem cura definitiva. O que buscamos é controle: reduzir a dor, preservar a mobilidade, evitar a progressão para estágios mais avançados e melhorar a qualidade de vida. É um tratamento para a vida toda — às vezes mais intenso, às vezes em manutenção —, e isso precisa ficar claro desde o primeiro encontro.
Antes de qualquer discussão sobre cirurgia, toda paciente deve passar por um período bem conduzido de tratamento clínico. O Consenso Brasileiro de Lipedema, publicado em 2025 no Jornal Vascular Brasileiro pela metodologia Delphi, recomenda explicitamente que a indicação cirúrgica seja considerada apenas após exploração completa do tratamento clínico — aproximadamente um ano de manejo conservador bem estruturado, com avaliação conjunta de clínico, cirurgião e paciente.
Essa premissa tem uma lógica que gosto de explicar: o tratamento conservador não é “o que se faz enquanto espera a cirurgia”. Ele é o tratamento em si. A cirurgia, quando indicada, soma-se a ele — não o substitui. Pacientes que chegam ao procedimento sem aderência a compressão, exercício e cuidado nutricional tendem a obter resultados inferiores e a perdê-los com mais facilidade.
A gordura do lipedema é diferente do tecido adiposo comum. Ela tem comportamento próprio, é resistente à dieta e ao exercício, e não responde proporcionalmente à perda de peso global. Isso frustra muitas pacientes — e é uma frustração legítima. Costumo orientar: o objetivo do tratamento conservador não é fazer sumir o lipedema, é interromper a progressão, reduzir os sintomas e preparar o corpo para qualquer abordagem futura.
O consenso internacional, referido tanto pela SBACV quanto pelo Consenso Brasileiro, organiza o tratamento conservador em quatro pilares. Eles funcionam em conjunto — isoladamente, cada um tem efeito limitado.
Não. A dieta é um pilar — importante, necessária, mas um pilar. Nenhum protocolo alimentar elimina o tecido adiposo característico do lipedema. O que uma boa condução nutricional faz é controlar inflamação, prevenir ganho de peso adicional (que piora os sintomas) e contribuir para a qualidade do tecido quando há indicação cirúrgica adiante.
A decisão cirúrgica no lipedema não é binária — segue uma cadeia de raciocínio clínica. Costumo explicar às pacientes assim:
Se a paciente cumpriu aproximadamente um ano de tratamento conservador com boa adesão e ainda assim persiste dor importante, limitação funcional ou sinais de progressão do quadro, então consideramos a indicação cirúrgica. Se o estadiamento clínico é inicial (I ou II) e os sintomas estão controlados, então mantemos manejo conservador com reavaliações periódicas. Se há comprometimento linfático avançado (estágio IV com lipo-linfedema) ou comorbidades descompensadas, então otimizamos primeiro o controle sistêmico antes de operar. Se a paciente apresenta estágio III com impacto relevante na mobilidade e na dor, e já esgotou o manejo clínico, então a lipoaspiração específica para lipedema passa a ser candidata a compor o plano terapêutico.
Segundo o Consenso Brasileiro, a recomendação cirúrgica precisa ser aprovada pela tríade clínico–cirurgião–paciente, sempre priorizando melhoria funcional — redução de dor, peso subjetivo nos membros, recuperação de mobilidade. Não é uma decisão isolada do cirurgião e, definitivamente, não deve ser motivada por expectativa estética.
Longe disso. Muitas pacientes controlam bem a doença apenas com o manejo clínico — especialmente quando o diagnóstico é precoce e a adesão ao tratamento é consistente. A cirurgia é ferramenta para um subgrupo específico, não regra geral. É comum receber pacientes convencidas de que a única saída é a lipoaspiração e, depois de alguns meses de tratamento conservador bem feito, reavaliarmos juntos e concluirmos que o quadro não exige a intervenção.
Uma confusão frequente é imaginar que a cirurgia para lipedema é a mesma lipoaspiração usada para fins estéticos. Não é. A técnica indicada para lipedema é a lipoaspiração tumescente com cânulas finas e movimentos poupadores do sistema linfático. O volume retirado, a estratégia de sessões e a finalidade são distintos.
Não. A finalidade é distinta, a técnica é específica e o perfil da paciente é outro. A lipoaspiração para lipedema é procedimento médico funcional — regulado, planejado em etapas, com acompanhamento vascular. Não cabe ali a lógica do contorno corporal.
O preparo começa semanas antes da data da cirurgia. Peço exames laboratoriais completos, avaliação cardiológica quando indicada pela idade ou comorbidades, eco-Doppler venoso para mapear varizes e insuficiência venosa, e revisão nutricional. Pacientes fumantes são orientadas a interromper o cigarro; o impacto do tabagismo na cicatrização e na microcirculação é real.

No dia do procedimento, a anestesia é escolhida caso a caso — geral, peridural ou combinada, dependendo de área a ser tratada e volume planejado. A cirurgia é feita em ambiente hospitalar, com equipe de apoio. O tempo varia conforme a extensão, mas costumo reservar o dia inteiro no cronograma da paciente.
No pós-operatório imediato, a meia de compressão específica entra já no centro cirúrgico — ela é parte do resultado, não acessório. Nas primeiras semanas, o repouso relativo se combina a caminhadas curtas e frequentes para preservar o retorno venoso. Drenagem linfática manualizada começa em geral na primeira ou segunda semana, conforme orientação da fisioterapeuta. Costumo orientar minhas pacientes a não terem pressa com o espelho — o edema pós-operatório se resolve lentamente ao longo de três a seis meses, e o resultado definitivo se consolida depois desse período.
A SBACV aponta, em seu material informativo, melhora aproximada de 58% dos sintomas com tratamento cirúrgico e de 35% com tratamento clínico isolado — dados que dão dimensão do potencial da cirurgia, sem prometer resolução. Esses números ajudam a calibrar expectativas: a cirurgia alivia, mas não apaga o lipedema. Ela é parte de um tratamento que segue adiante.
Três pontos importantes sobre resultados:
A gordura removida não volta naquele local. O que pode acontecer é ganho de peso levar ao aumento de tecido adiposo em áreas não tratadas, ou em áreas tratadas em menor proporção. Pacientes que mantêm os pilares do tratamento conservador preservam melhor os resultados a longo prazo. É uma das razões pelas quais falamos em jornada, não em evento.
A SBACV observa que a coexistência de varizes e lipedema é comum: cerca de 53% dos casos apresentam teleangiectasias e 39% têm varizes mais volumosas associadas. Isso tem implicação prática direta — avaliar o sistema venoso antes de qualquer decisão cirúrgica é obrigatório. Ignorar varizes importantes e operar o lipedema leva a pós-operatórios mais complicados, com mais edema, hematomas e recuperação prolongada.
Quando há componente linfático (estágio IV, lipo-linfedema), a estratégia muda. A terapia descongestiva complexa precisa estar bem estabelecida, e às vezes o plano cirúrgico é adiado ou fracionado em mais etapas para respeitar o sistema linfático fragilizado. É comum receber pacientes com sinal de Stemmer positivo — dica clínica que muda a condução — e nesses casos a prudência é regra.
Depende do volume e do estadiamento de cada condição. Em alguns casos é possível planejar uma abordagem combinada, em outros escalonamos — trata-se primeiro a insuficiência venosa, depois o lipedema, com intervalo adequado. A decisão é individual e exige avaliação vascular completa com eco-Doppler antes de qualquer planejamento. Se você quer entender melhor o quadro venoso associado, a página sobre edema e pernas inchadas traz contexto complementar.
Algumas situações justificam retorno antecipado ao especialista, mesmo para quem está em manejo conservador estável:
Nenhum desses sinais é, por si só, indicação cirúrgica automática. Mas todos pedem reavaliação cuidadosa do plano de tratamento. Uma consulta de revisão com especialista pode apenas ajustar a compressão, ampliar o trabalho fisioterapêutico ou, eventualmente, levantar a discussão sobre a etapa cirúrgica.
O diagnóstico é clínico — história, exame físico, avaliação de distribuição, palpação, teste de Stemmer — complementado por exames quando necessário (ultrassom, avaliação linfática). Escrever esse diagnóstico importa: ele dá à paciente a linguagem correta para o próprio corpo e abre caminho para tratamento adequado. Se você suspeita do quadro, a página dedicada ao lipedema traz informações sobre avaliação inicial e é um bom ponto de partida antes da consulta.
O tratamento do lipedema é uma jornada, não uma intervenção isolada. Começa pelo diagnóstico correto, se sustenta nos quatro pilares conservadores, e só em casos selecionados — com critérios claros, tempo de manejo clínico suficiente e decisão compartilhada — avança para a cirurgia. A lipoaspiração específica para lipedema é uma ferramenta valiosa, não uma saída rápida.
Se você reconheceu seu quadro nestas linhas e quer entender em que etapa da jornada está, o caminho é uma avaliação presencial com cirurgião vascular experiente em lipedema. Mais informações sobre a avaliação inicial e como agendar estão disponíveis na página de contato.
Sobre o autor
Dr. Rafael Corrêa Apoloni — CRM 120.337 SP | RQE 36519. Cirurgião vascular e endovascular, graduado em Medicina pela Universidade de São Paulo (USP), com residência em Cirurgia Geral e Cirurgia Vascular no Hospital das Clínicas da FMUSP. Títulos de Especialista em Cirurgia Vascular e em Angiorradiologia e Cirurgia Endovascular pela Sociedade Brasileira de Angiologia e Cirurgia Vascular (SBACV). Doutor em Clínica Cirúrgica pela USP. Atende em consultório próprio em São Paulo, no bairro Paraíso.
Este artigo tem caráter educativo e não substitui avaliação médica individual. Cada caso exige consulta presencial para diagnóstico e plano terapêutico personalizado.
Fontes citadas neste conteúdo:

